
Cuando la Organización Mundial de la Salud (OMS) calificó el brote de COVID-19 como pandemia (marzo de 2020) hizo de manera inmediata un llamamiento a todos los países “sin excepción” para tomar medidas urgentes y agresivas.
El objetivo no era otro que detectar los casos de coronavirus con la mayor rapidez posible, tratar a los pacientes infectados, aislar a los mismos y rastrear los casos con la misión de frenar lo antes posibles el avance del nuevo patógeno.
Sin embargo, una vez descontrolada la situación, y con la crisis sanitaria más importante que ha tenido el mundo desde la ‘gripe española’, cada país implantó sus propias medidas para intentar evitar, o mitigar, el mayor número de daños.
En el caso de España, son muchas las iniciativas que se han puesto en marcha. Pese a que el Estado de Alarma fijó el “mando único” en el ministro de Sanidad —Salvador Illa, por entonces—, ello no frenó la puesta en marcha de medidas particulares por las Comunidades Autónomas (CC.AA) para, en la medida de lo posible, facilitar la ‘vida’ a los pacientes en este contexto de pandemia. Tanto a aquellos pacientes contagiados como otros múltiples colectivos: crónicos, grupos de riesgo, etc. Algunas de estas medidas han sido los cribados masivos de detección precoz de casos, la adaptación de grandes infraestructuras para acelerar los ritmos de vacunación a la población, la suspensión de los visados de tratamientos crónicos o la colaboración con diferentes instituciones sanitarias como las farmacias para sumarles nuevas funciones en esta lucha.
EDS realiza a continuación un repaso por las medidas más importantes que se han llevado a cabo desde las diferentes CC.AA en beneficio de sociedad y pacientes.
Pruebas diagnósticas
La enfermedad por SARS-CoV-2 ha demostrado presentarse de una forma muy heterogénea: desde la ausencia de síntomas hasta provocar neumonía grave y la muerte. El impacto de un virus que no se puede predecir ha sido devastador para los sistemas sanitarios y económicos de todo el mundo. Cuantificar la duración del período de incubación de la COVID-19, así como el periodo de transmisibilidad y el margen de detección de la infección han sido claves para poder establecer los periodos de cuarentena.
En este contexto de aprendizaje sobre la marcha, es evidente la importancia que han jugado las estrategias de diagnóstico. España ha realizado más de 37,7 millones de pruebas diagnósticas desde que comenzó la pandemia. Concretamente, las CC.AA. han notificado al Ministerio de Sanidad que, hasta el 8 de abril, han llevado a cabo un total de 37.755.947 pruebas diagnósticas. De éstas, 28.506.257 son PCR (75,5%) y 9.249.690 son test de antígenos (24,5%).

La técnica de diagnóstico RT-PCR ha sido ampliamente utilizada a nivel mundial por su capacidad para detectar el RNA viral.
Mediante esta técnica se ha observado que la mayoría de los infectados presentan una alta carga viral (entre 105 y 108 copias de genoma/ por muestra nasofaríngea o de saliva) antes del inicio de los síntomas y en los primeros días de la enfermedad. En pacientes que tienen un curso leve, el pico de la carga viral ocurre durante los primeros 5-6 días tras el inicio de síntomas y prácticamente desaparece al día 10.
La PCR se basa en las características de estabilidad al calor de una enzima polimerasa. Esta prueba es positiva si, tras el análisis en un laboratorio de Microbiología de una muestra respiratoria de una persona sospechosa de estar infectada, la prueba detecta ARN del virus.
Por su parte, los test de detección de antígenos virales se basan en la captura de antígenos del virus mediante sus anticuerpos específicos. La recomendación de la Comisión Europea (CE) sobre su uso indica que deben presentar al menos un 80 por ciento de sensibilidad y un 97 por ciento de especificidad.
El informe al respecto del Grupo de Trabajo Multidisciplinar (GTM), que asesora y apoya al Ministerio de Ciencia e Innovación, refleja que su sensibilidad se incrementa si se realiza en los 5 primeros días desde el inicio de los síntomas o dentro de 7 días tras una exposición confirmada con un caso COVID-19, ya que deben ser muestras con alta carga viral para que el test de antígeno sea capaz de detectarla.
Test de antígenos: Madrid marcó el camino
De forma progresiva, los test de antígenos han ido ganando protagonismo en las estrategias diagnósticas en complemento a las PCR. En la radiografía por CC.AA, las Administraciones más activas en la realización de estas pruebas rápidas —datos de abril— son actualmente la Comunidad de Madrid (con cerca de 66.000 test de antígenos semanales); Cataluña (42.000 test/semana), y, para completar esta suerte de podio pero a más distancia, Andalucía (33.300). Sin embargo, del conjunto de CC.AA, solo Madrid realiza diariamente una cifra superior de test de antígenos que de PCR , así como las ciudades autónomas de Ceuta (donde el 85 por ciento de las pruebas semanales realizadas son test de antígenos) y Melilla (66 por ciento).
En el análisis cronológico, Madrid también fue la primera región en adquirir este tipo de pruebas rápidas con la compra de más de cinco millones más de 5 millones de unidades de estos test. Fue en septiembre de 2020, cuando el consejero de Sanidad de la región, Enrique Ruiz Escudero, anunciaba que a Comunidad de Madrid se apoyaría en la realización de test rápidos de antígenos para el control y detección precoz de casos de COVID-19. Las ventajas de estos test es que se pueden realizar en el mismo lugar donde se encuentren el paciente y los resultados se pueden obtener en apenas 15 minutos. De esta forma, la región comenzó a hacer cribados masivos en los espacios abiertos de los barrios con mayor incidencia acumulada (IA). Aunque Madrid fue la pionera, en la actualidad todas las CC.AA emplean en gran medida los test de antígenos en sus estrategias de detección precoz de la COVID-19. No obstante, cualquier positivo detectado mediante un test rápido debe ser confirmado con una posterior PCR.
La suspensión del visado
La enfermedad pulmonar obstructiva crónica (EPOC) es una de las enfermedades crónicas más prevalentes en adultos en España. Supone la cuarta causa de mortalidad a nivel mundial, pero las previsiones auguran que llegará a ser la tercera causa de muerte en 2030. Según los datos del EPISCAN II, la EPOC afecta a más del 10% de la población y el infradiagnóstico se sitúa cerca del 80 %.
El tratamiento de esta enfermedad está orientado al control y disminución de la sintomatología y a la disminución del riesgo de recaídas futuras, reduciendo la gravedad de las agudizaciones. Sin embargo, los pacientes han tenido (desde antes de la pandemia) dificultades en el acceso a algunas terapias al disponer de visado.
Por ese motivo, y las dificultades que añadía la pandemia (como las restricciones de movimientos), la Comunidad de Madrid suspendió el visado de inspección médica requerido en la prescripción de la triple terapia en la enfermedad pulmonar obstructiva crónica (EPOC) el 17 de marzo de manera pionera. De este modo, Madrid informó que, durante 90 días renovaría de forma automatizada todas las recetas prescritas a los pacientes con enfermedad crónica.
Esta iniciativa generó un ‘efecto dominó’ por el cual la mayoría de CC.AA. fueron instando a elevar la cuestión de la eliminación del visado al Consejo Interterritorial del Sistema Nacional de Salud de España (CISNS)
Finalmente, El Congreso de los Diputados aprobó esta suspensión el pasado 31 de marzo. Con un importante matiz: esta medida se aplica con “carácter excepcional”, toda vez que su vigencia se extenderá “hasta la finalización de la emergencia sanitaria ocasionada por la COVID-19″.
La iniciativa validada dentro de la Ley de ‘nueva normalidad’ no tuvo un camino fácil; de hecho, la batalla para la supresión de este requisito burocrático se remonta al comienzo de la pandemia. Fue en ese momento cuando los parlamentos regionales iniciaron un constante goteo de propuestas a este respecto que la han convertido en la patología con más PNL presentadas en España de la historia.
Antes incluso, en abril de 2019, un informe de la Alianza General de Pacientes (AGP) alertó de la inequidad sanitaria provocada por el visado establecido en 2018. Casi un año después, este documento y sus recomendaciones regresaron al Congreso de la mano de Ciudadanos, que citó el mencionado texto y puso en tela de juicio las restricciones al acceso.
La respuesta a ello del Ejecutivo no llegó a convencer a nadie. De hecho, tanto la Sociedad Española de Neumología y Cirugía Torácica ( SEPAR )como la Federación Nacional de Asociaciones de Enfermos Respiratorios (FENAERr) desmontaron punto por punto la argumentación sostenida por el Ejecutivo vía carta, remitida a la Dirección General de Farmacia.
Así se fraguó el germen citado recorrido parlamentario, sumando en torno a la veintena de Propuestas No de Ley en toda España y multitud de menciones vía pregunta o interpelación en las Cortes Generales del Estado.
Gran parte de ‘culpa’ de esta lucha recae en la labor realizada por la Asociación de Pacientes con EPOC (APEPOC), que desde marzo de 2020 ha mantenido más de 100 reuniones con grupos parlamentarios de toda la geografía nacional, así como Consejerías y Gobiernos autonómicos que se han mostrado sensibles a la realidad que viven. En este sentido, el movimiento político ha llegado propiciado por las citadas reuniones con la organización, las cuales todavía hoy continúan para lograr ampliar la supresión de este trámite burocrático más allá de la emergencia sanitaria.
Del total de PNL debatidas, a excepción de una discutida en Cantabria, todas han recibido el respaldo de las Cámaras en las que fueron abordadas. Concretamente, hasta 8 Comunidades Autónomas han aprobado por unanimidad Proposiciones No de Ley en las que se abogaba por la retirada del visado a la triple terapia: Andalucía, Aragón, Extremadura, Islas Canarias, Islas Baleares, Castilla La Mancha, Asturias y Comunidad Valenciana.
Por otro lado, responsables de los gobiernos autonómicos de Cataluña, Castilla y León, Extremadura, Andalucía, Islas Baleares, Islas Canarias y Madrid también llegaron a reunirse con APEPOC.
Precisamente el acuerdo mayoritario entre fuerzas políticas en torno a esta cuestión, más allá de sus ideologías, ha resultado clave para que finalmente fueran prosperando las propuestas que se han ido debatiendo. Entre ellas, la de Aragón cobró una especial relevancia por el fondo y forma en que su PNL obtuvo el visto bueno. Así, el parlamento regional terminó apoyando un texto transaccional publicado en el BOCA suscrito por todos los partidos, el cuál surgió de tres iniciativas nacidas por separado (PP, Ciudadanos y VOX) que fueron debatidas de forma conjunta.
A ella le siguió el ejemplo de Andalucía, cuyo “sí” se produjo a consecuencia de una PNL impulsada por Ciudadanos. Así las cosas, la Comisión de Salud y Familias terminó aprobando la propuesta por unanimidad, en la que se abogaba por dedicar a las personas con EPOC “medidas específicas” ante las “especiales consecuencias de la COVID-19 en estos pacientes”.
A las Cortes Generales del Estado les costó algo más alcanzar la luz verde a la suspensión temporal del visado. De hecho, antes de que el Pleno del Congreso aprobara por 294 votos a favor (104 presenciales y 190 telemáticos), 54 abstenciones y ningún voto en contra esta medida, la Comisión de Sanidad de la Cámara Baja llegó a tumbar la enmienda.
Aun así, el Senado terminó por reflotar la discusión de la misma al texto, cristalizando en un acuerdo que resultó definitivo en la Cámara Baja. “Cuando nos ponemos y hablamos, somos capaces de sacar cosas de mucha utilidad adelante”, llegó a reivindicar Guillermo Díaz, portavoz de Sanidad de Ciudadanos, el día de su aprobación.
La legislación que ampara la supresión del visado a la triple terapia para pacientes con EPOC tiene, sin embargo, un carácter excepcional. Tal y como reza el BOE de la misma en su disposición adicional séptima, se prevé su vigencia “hasta la finalización de la emergencia sanitaria ocasionada por la COVID-19”. Aun así, tal y como han avalado también sociedades científicas y especialistas, el mantenimiento de esta traba fuera del contexto de pandemia no encuentra argumento para sostenerse.
Es por ello por lo que, según cuentan desde APEPOC a este medio, el trabajo de la asociación con las PNL que todavía quedan por debatir es focalizar su apartado de visados en hacer el fin de este requisito en la prescripción de este fármaco permanente. De hecho, en estos términos ha sido aprobada (con el apoyo de toda la cámara) ya una proposición no de ley defendida por el Partido Socialista (PSPV-PSOE) en la Comunidad Valenciana.
Desde APEPOC trabajan para que las próximas PNL que faltan por debatir sobre EPOC incidan en la eliminación de esta traba burocrática más allá de la emergencia sanitaria.
El apoyo de las farmacias
Las CC.AA. han tenido en la red de oficinas de farmacia —22.100 establecimientos repartidos por toda la geografía— un punto de apoyo en la lucha contra la pandemia. Muchas de estas colaboraciones han sido fruto de su posición en el ‘día a día’ como establecimientos en primera línea de la atención sanitaria a la población. ¿Ejemplos? Resolución de síntomas menores en respuesta al cierre o reducción de actividad de los centros de salud, derivación de posibles casos positivos, consejo y asesoramiento a la población… Cabe recordar que las farmacias fueron consideradas como “establecimientos esenciales” que quedaron al margen de las obligaciones de cierres de espacios asociada al confinamiento de la primera —y más grave—fase de la pandemia y, por ende, pudieron permanecer abiertas.
Pero, en algunos aspectos, esta colaboración intrínseca de las farmacias ha ido un paso más allá y se ha ampliado a través de convenios específicos con las Consejerías de Sanidad que las han permitido sumar nuevas funciones. Probablemente, el máximo exponente de esta colaboración de las farmacias en la lucha contra la COVID-19 sea su participación en algunas regiones en cribados comunitarios de detección de casos positivos. Una participación en estos cribados públicos que se ha articulado a través de dos vías: bien con la propia realización en farmacias de test rápidos a la población (principalmente antígenos) o como puntos de entrega de kits de autodiagnóstico a los ciudadanos y la posterior recogida de muestras para su envío (de cara a su análisis) a los laboratorios públicos.
La realización de test rápidos de COVID-19 en farmacias solo tiene, por el momento, un ejemplo en la Comunidad de Madrid. Desde el pasado 1 de febrero —tras meses previos de gestiones y desencuentros en torno a esta idea entre Gobierno autonómico y Ministerio de Sanidad— las farmacias madrileñas pueden realizar pruebas diagnósticas de antígenos a aquellos ciudadanos asintomáticos en zonas de alta incidencia del virus que hayan sido derivados desde centros de Salud o la Dirección de Salud Pública regional. Por su parte, para poder participar en estos cribados, las boticas deben acreditarse previamente, cumplir una serie de requisitos de seguridad y confidencialidad —tanto para aquel que se realice la prueba como el resto de los usuarios del establecimiento—, y sus profesionales.
En el momento de elaboración de esta información, cerca de 400 farmacias madrileñas participaban en la iniciativa, las cuales habían superado los 5.000 test de antígenos realizados, con una tasa de positivos detectados en torno al 2 por ciento del total de las pruebas. “Cualquier positivo que se detecte en una farmacia nos permite cortar una cadena de transmisión del virus”, ha alabado en repetidas ocasiones el consejero de Sanidad madrileño que impulsó la medida, Enrique Ruiz Escudero. También Murcia se planteó implantar la realización de test de antígenos en farmacias dentro de sus estrategias públicas, pero la idea quedó finalmente en punto muerto.
Al margen de la realización in situ de pruebas diagnósticas en boticas, en otras regiones, como Galicia y Cataluña, las oficinas de farmacia han ofrecido a la población test rápidos para su propia realización por el usuario asintomático. En el caso de Galicia, mediante una muestra de saliva por PCR (técnica de ‘pooling’). La iniciativa se inició en febrero en Pontevedra con población asintomática entre 40 y 64 años y, tras el éxito de la misma (más de 50.000 pruebas realizadas), se extendió a La Coruña. Posteriormente, tras la festividad de Semana Santa y el miedo a un auge de contagios con origen en este periodo, este mismo programa se extendió a jóvenes entre 12 y 17 años. “La buena coordinación con la Consejería de Sanidad hace que el balance sea muy positivo y se hayan cortado decenas de cadenas de transmisión. Siempre insistimos en lo mucho que la red de farmacias puede aportar al sistema sanitario por su accesibilidad y proximidad y por la formación de los profesionales sanitarios que ejercen en ella, y este cribado lo está demostrando”, indica Alba Soutelo, presidenta del Colegio de Farmacéuticos de Pontevedra.
Una iniciativa semejante se llevó a cabo en Barcelona. También con la entrega de kits rápidos de autodiagnóstico en boticas en ciertas áreas de alta incidencia de la COVID-19 y posterior entrega de muestras en farmacias. Aunque, a diferencia de Galicia, en este caso la muestra se tomaba mediante hisopo nasal, como las PCR. Al cierre de esta edición, la intención del Catsalut y los colegios farmacéuticos era extender esta medida a toda la población de Cataluña, si bien aún no materializada.
Junto a la participación en cribados, la otra colaboración ‘estrella’ de las farmacias en la pandemia ha sido la entrega de medicamentos en domicilios de pacientes vulnerables (implantada en toda España y de la que se han beneficiado casi un millón de ciudadanos) o la dispensación en las boticas de fármacos que habitualmente se entregan en hospitales. En este caso, el objetivo principal de las CC.AA que apostaron por esta medida no era otro sino evitar las desaconsejadas visitas de pacientes vulnerables a entornos hospitalarios durante esta crisis sanitaria a recoger renovaciones de sus tratamientos, pero mantener a su vez la dispensación por un profesional sanitario (como ocurre en los Servicios de Farmacia Hospitalaria).
En este sentido, Cantabria fue pionera en apostar por esta iniciativa y, ya en los primeros meses de 2021, ha sido replicada por Comunidad Valenciana y Andalucía. En todos estos casos, los pacientes beneficiarios de esta medida son aquellos especialmente vulnerables (inmunodeprimidos, etc.) y que estén familiarizados con sus tratamientos. Los pacientes eligen la farmacia en la que desean recoger su medicación hospitalaria —en general, su farmacia de referencia— y en todo momento existe coordinación entre los profesionales del hospital y la botica. En el resto de regiones, los hospitales envían directamente los medicamentos a los domicilios de los pacientes.
Además de estas medidas, cabe destacar la colaboración que han mantenido las farmacias de muchas regiones en el reparto gratuito de mascarillas a la población. O, asimismo, iniciativas ligadas al ámbito social. Es el caso del proyecto ‘Mascarilla 19’ para detectar, y alertar, de posibles casos de violencia de género. En especial, durante el confinamiento domiciliario obligatorio del primer estado de alarma, en el cual la víctima podía verse obligada a convivir con su maltratador y la farmacia era uno de los pocos establecimientos a los que estaba autorizado acudir (sin levantar sospechas en el maltratador). Esta iniciativa fue iniciada en Canarias por un acuerdo entre la Consejería y los colegios farmacéuticos insulares y extendida al resto de CC.AA bajo la coordinación del Consejo General de Farmacéuticos. La iniciativa sigue vigente.
¿En qué consiste? Si una víctima de violencia de género acude a una oficina de farmacia y pronuncia la frase “Mascarilla 19’ al ser atendida en el mostrador, el personal farmacéutico activa inmediatamente el protocolo previsto para estas situaciones. Así, realizará una llamada para alertar de la situación a los servicios de emergencia –habitualmente al 112-, quienes indicarán los pasos a seguir y la información necesaria, garantizando en todo momento la máxima discreción y confidencialidad de la mujer.
Vacunaciones masivas
Tras la llegada de las primeras dosis de vacunas contra la COVID-19, se planteó el siguiente reto: la vacunación masiva de toda la población. A fecha de la primera quincena de abril de 2021, España había recibido 13.599.605 dosis, administrado 11.073.657 e inmunizado con pauta completa a 11.073.657 personas.
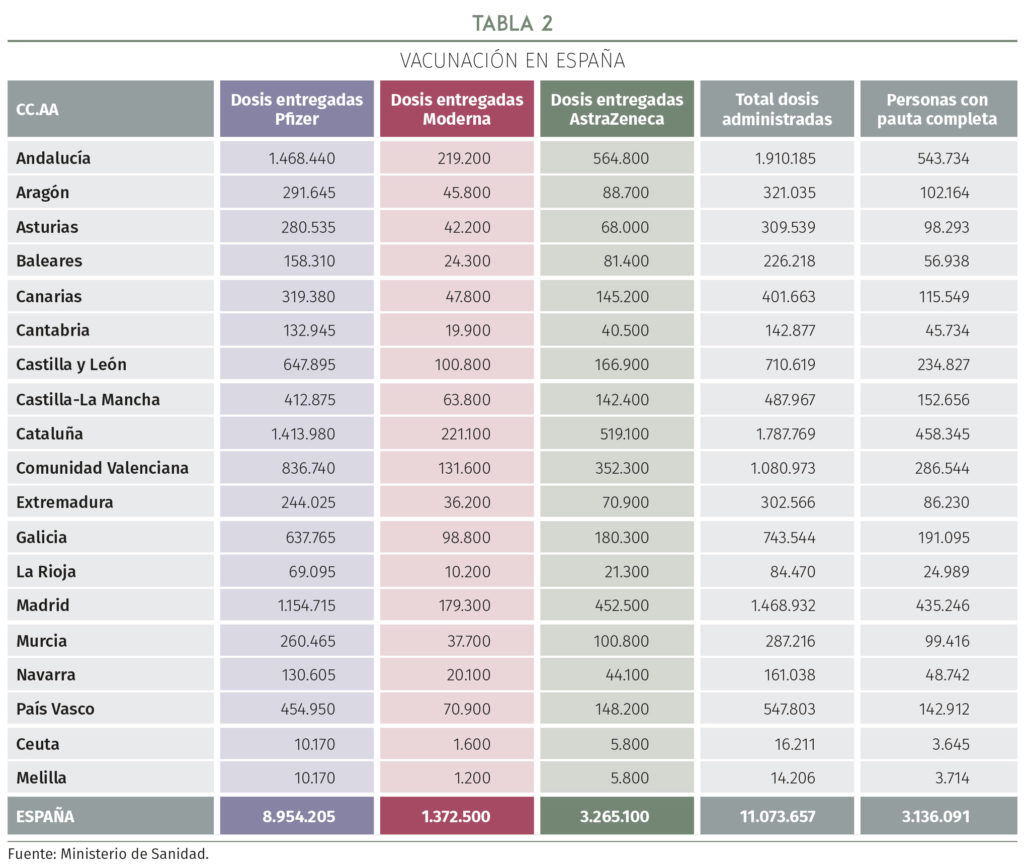
Además de la vacunación en residencias de personas de la tercera edad (con desplazamientos de personal sanitario para ello) y en centros de salud, las CC.AA han puesto también a disposición de la causa numerosos macroespacios para acelerar los procesos de forma segura.
Por ejemplo, Madrid organizó su proceso de vacunación en grandes recintos una vez que contó con suficiente número de dosis como para hacer inmunizaciones masivas, estableciendo como ‘vacunódromos’ el Estadio Wanda Metropolitano, el Hospital Isabel Zendal y el recinto multiusos WiZink Center.
También los grandes vacunódromos de Vizcaya (ubicado en Barakaldo), San Sebastián (como Gipuzko Arena-Illumbe ) o Vitoria-Gasteiz están permitiendo cumplir las previsiones de vacunación en el País Vasco. Mientras, la Ciudad de las Artes y las Ciencias, y concretamente el Museo de las Ciencias Príncipe Felipe, es el mayor centro de vacunación contra el coronavirus de la Comunidad Valenciana.
Galicia ha apostado por recintos feriales para poder inmunizar a su población. Al igual que Baleares, que también ha adaptado polideportivos y tiene previsto utilizar el Hipódromo de Manacor.
En definitiva, cada CC.AA. ha escogido los espacios públicos más grandes de los que dispone para sus inmunizaciones a la población. El objetivo de estas localizaciones no es solo facilitar la vacunación en masa —al poder habilitar numerosos puntos simultáneos de inmunización— sino también asegurar las distancias de seguridad de los propios ciudadanos citados.









